Dernière mise à jour : 6 mars 2026.
Ce dossier vous aide à structurer un appel d’offres télésurveillance insuffisance cardiaque (y compris en marché public télésurveillance insuffisance cardiaque), en transformant les exigences cliniques et réglementaires en cahier des charges télésurveillance insuffisance cardiaque et en DCE télésurveillance insuffisance cardiaque. Objectif : comparer objectivement toute solution de télésurveillance insuffisance cardiaque au-delà d’une simple démonstration produit.
Points clés à vérifier (lecture rapide)
- Preuves cliniques publiées (mortalité, hospitalisations, vie réelle)
- Cadre droit commun (arrêté 22/06/2023, traçabilité, utilisation effective)
- Statut DMN (marquage CE + revendication, ISO 13485)
- Organisation (charge opérationnelle, coordination, audits)
- Pérennité (réévaluation 2026, stratégie de preuves)
Pour résumer, un appel d’offres de télésurveillance de l’insuffisance cardiaque doit prioriser les preuves cliniques, la conformité réglementaire et la capacité organisationnelle du fournisseur.
Sommaire
Résumé opérationnel (pour la préparation du DCE).
Ce résumé synthétise les critères à intégrer dans un DCE de télésurveillance de l’insuffisance cardiaque (achats, médical, DSI/SSI et équipes opérationnelles). Cet article répond à la question : à quoi penser quand on prépare un appel d’offres télésurveillance insuffisance cardiaque ?
Un appel d’offres de télésurveillance de l’insuffisance cardiaque ne devrait pas se limiter à une démonstration fonctionnelle. Les critères les plus discriminants portent sur (1) des preuves cliniques publiées, (2) la conformité au cadre réglementaire et de remboursement, (3) le statut dispositif médical (marquage CE, système qualité), (4) l’organisation du suivi (gestion des alertes, traçabilité, charge opérationnelle), et (5) la pérennité à l’horizon des échéances de réévaluation. En fin d’article, nous mettons à disposition une grille DCE prête à intégrer.
1. La solution a-t-elle démontré un impact clinique mesurable sur la mortalité et les hospitalisations ?
Les recommandations ESC 2021 précisent que la télésurveillance peut être recommandée lorsqu’elle améliore les résultats cliniques des patients insuffisants cardiaques (McDonagh TA et al., European Heart Journal, 2021;42:3599-3726). L’étude nationale TELESAT-HF, publiée dans le European Journal of Heart Failure en 2024 (Girerd N. et al., doi:10.1002/ejhf.3563), rapporte :
- –36 % de mortalité toutes causes
- –48 % chez les patients les plus sévères
- –17 % d’hospitalisations en urgence pour décompensation

L’étude TELESAT-HF analyse l’impact de la télésurveillance en vie réelle à grande échelle.
Ces résultats ont été obtenus en conditions réelles à l’échelle nationale. Dans un appel d’offres télésurveillance insuffisance cardiaque, il est donc pertinent d’exiger :
- des publications scientifiques indexées
- des données en vie réelle
- des indicateurs cliniquement significatifs (mortalité, hospitalisations)
La preuve clinique publiée constitue un critère objectif de différenciation.
2. La solution respecte-t-elle strictement le cadre réglementaire du droit commun ?
L’Arrêté du 22 juin 2023 (JO du 24 juin 2023) et le référentiel associé définissent les exigences applicables aux dispositifs de télésurveillance, dont la section C (spécifications recommandées). Référence Légifrance : Arrêté du 22 juin 2023 (L.162-52).
Le référentiel précise notamment :
- la transmission obligatoire du poids
- l’intégration d’un questionnaire relatif aux symptômes et signes précurseurs de décompensation
- l’émission d’alertes non désactivables
- la traçabilité des transmissions
L’Assurance Maladie rappelle :
« Le repérage des signaux d’alerte constitue l’un des principaux leviers d’actions pour une prise en charge optimale. »
(Mémo insuffisance cardiaque – Assurance Maladie)
Il est donc essentiel d’examiner :
- le nombre de questions symptomatiques obligatoires
- leur adéquation aux signes cliniques décrits (essoufflement, œdèmes, fatigue, prise de poids, etc.)
- la fréquence configurable des transmissions
Le référentiel mentionne également l’existence d’une fonction de collecte de questionnaires validés de qualité de vie. Des outils tels que l’EQ-5D-5L ou le Minnesota Living with Heart Failure Questionnaire peuvent répondre à cette exigence.
3. Le marquage CE correspond-il à une revendication clinique documentée ?
Dans un appel d’offres télésurveillance insuffisance cardiaque, le marquage CE ne doit pas être analysé comme une simple case réglementaire à cocher. Ce qui compte n’est pas seulement la classe affichée, mais la revendication exacte qui accompagne ce marquage et le périmètre d’usage revendiqué. Deux dispositifs pouvant relever d’une même classe réglementaire peuvent en effet reposer sur des niveaux de preuve très différents : l’un peut documenter surtout des caractéristiques techniques de sécurité et de fonctionnement, l’autre porter une véritable revendication de performance clinique.
Autrement dit, si un dispositif est déjà marqué CE ou en cours d’évolution vers un marquage CE IIa à court terme, l’enjeu pour l’acheteur n’est pas uniquement la date d’obtention du certificat. L’enjeu principal est de comprendre ce que couvre réellement le marquage : simple conformité technique, ou démonstration d’un bénéfice clinique revendiqué. C’est ce point qui permet d’éviter de comparer comme équivalents des dispositifs qui ne démontrent pas la même chose.
Dans un appel d’offres télésurveillance insuffisance cardiaque, il ne suffit donc pas de vérifier la présence du marquage CE. Il convient également de demander :
- quelle est la revendication clinique exacte portée par le dispositif
- quels sont les critères cliniques revendiqués (réduction d’hospitalisations, amélioration de la qualité de vie, réduction de mortalité…)
- quelles données cliniques ont été fournies à l’organisme notifié
- si ces données ont fait l’objet de publications scientifiques indépendantes
Enfin, la présence d’une certification ISO 13485 atteste d’un système de management de la qualité conforme. Elle ne garantit pas à elle seule la performance clinique, mais constitue un indicateur de maturité (gestion des risques, surveillance post-marché, amélioration continue).
4. L’algorithme d’alerte est-il validé scientifiquement ?
Dans un appel d’offres télésurveillance insuffisance cardiaque, la conception de l’algorithme d’alerte est un élément déterminant. Toutes les solutions ne reposent pas sur la même logique clinique.
Approche mono-paramétrique : simplicité apparente, limites opérationnelles
Les systèmes dits de “première génération” déclenchent une alerte dès qu’un paramètre isolé (souvent le poids) dépasse un seuil prédéfini. Chaque variable est analysée indépendamment. Cette approche peut conduire à :
- une production d’alertes non pertinentes dès l’apparition d’un seul symptôme
- un volume élevé d’alertes nécessitant un filtrage manuel
- une charge organisationnelle supplémentaire pour les équipes
- un risque médico-légal si le filtrage est réalisé par des intervenants extérieurs sans accès complet au dossier clinique
Les coûts et le temps liés au tri des alertes peuvent alors freiner la montée en charge du programme.
Approche multi-paramétrique : hiérarchisation clinique du risque
Les systèmes de “seconde génération” reposent sur un score combinant plusieurs paramètres pondérés (poids, dyspnée, œdèmes, fatigue, etc.). L’objectif n’est pas de détecter un symptôme isolé, mais d’évaluer un niveau de probabilité de décompensation cardiaque.
- limiter les alertes non pertinentes
- hiérarchiser le niveau de risque
- soutenir la décision clinique plutôt que la remplacer
Un algorithme multi-paramétrique pertinent doit démontrer : base scientifique des pondérations, indicateurs publiés (sensibilité, spécificité, VPN), validation en conditions réelles.
À titre illustratif, Jourdain et al. (2023) rapportent une valeur prédictive négative (VPN) à 7 jours de 99,43 % (score vert), ce qui signifie qu’en l’absence d’alerte, la probabilité d’hospitalisation à court terme est très faible. Publication (DOI: 10.29328/journal.jccm.1001152).
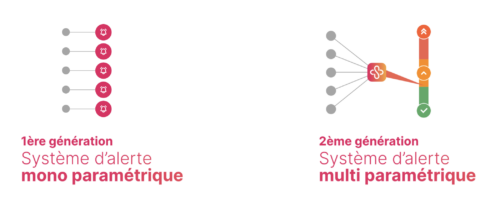
Schéma illustratif : comparaison des approches mono-paramétrique et multi-paramétrique.
Implications réglementaires des algorithmes paramétrables
La paramétrabilité des seuils d’alerte ne doit pas être analysée uniquement sous l’angle opérationnel. Dans le MDR (UE) 2017/745, un algorithme influençant la décision clinique fait partie intégrante du dispositif médical et de sa revendication de performance.
Toute modification des seuils, des pondérations ou de la logique de calcul susceptible d’impacter la performance clinique peut constituer une modification substantielle, impliquant mise à jour documentaire, validation et, selon le cas, échanges avec l’organisme notifié.
Le marquage CE (souvent IIa) ne suffit pas à apprécier la solidité clinique : il convient d’examiner la revendication (technique vs performance clinique), les données ayant soutenu cette revendication, la cohérence entre performances publiées et usage réel, et l’existence d’un système qualité (ISO 13485) encadrant les modifications.
Conclusion
Dans un appel d’offres télésurveillance insuffisance cardiaque, l’algorithme d’alerte doit être analysé comme un élément clinique structurant. L’acheteur doit s’assurer : (1) de la solidité scientifique des pondérations, (2) de la publication d’indicateurs en vie réelle, et (3) de la conformité des évolutions (MDR 2017/745, marquage CE, ISO 13485). C’est cette cohérence qui conditionne sécurité et pérennité.
5. La solution est-elle adaptée aux patients âgés et en situation d’illectronisme ?
En insuffisance cardiaque, l’accessibilité n’est pas un sujet secondaire : elle conditionne directement le taux d’inclusion réel du programme. Or la population concernée est âgée. En 2022, l’âge moyen au moment de l’hospitalisation pour insuffisance cardiaque aiguë était de 80,4 ans en France, selon Santé publique France. En parallèle, l’INSEE estimait en 2021 que 62 % des 75 ans ou plus étaient en situation d’illectronisme. Dans ce contexte, une solution qui suppose un usage 100 % smartphone, ou qui repose sur des objets connectés imposés par défaut, risque d’exclure une part importante des patients pourtant éligibles. Source (BEH – Santé publique France) ; Source (INSEE).
Le cadre de droit commun prévoit d’ailleurs des situations de non-éligibilité lorsque l’usage du dispositif n’est pas possible, selon le jugement médical. Pour un acheteur, la bonne question n’est donc pas seulement de savoir si l’interface est “simple”, mais si la solution permet effectivement d’inclure la population cible telle qu’elle existe en vie réelle : patients âgés, parfois isolés, parfois aidés, parfois peu à l’aise avec le numérique. Référence (Légifrance – annexe IC).
Dans le cahier des charges, il est donc préférable de décrire des attentes opérationnelles : alternatives au tout-numérique, possibilité d’appui téléphonique, rôle éventuel des aidants, des IDEL ou IPA, accompagnement à l’inclusion, et indicateurs d’observance réellement suivis. Une solution inclusive n’est pas seulement une solution “ergonomique” : c’est une solution qui permet de ne pas réduire artificiellement le périmètre des patients suivis.
6. L’accompagnement thérapeutique est-il structuré de façon utile, concrète et compatible avec l’organisation du service ?
Dans la télésurveillance de l’insuffisance cardiaque, l’accompagnement thérapeutique ne devrait pas être traité comme un supplément optionnel. Il participe à l’adhésion du patient, à la compréhension des signes d’alerte et à la continuité de la prise en charge. Pour l’acheteur, la question utile n’est donc pas seulement : “y a-t-il un programme d’ATP ?”, mais plutôt : comment ce programme est-il organisé dans la vraie vie, avec quels intervenants, à quel rythme, et avec quel niveau de continuité ?
À titre illustratif, un programme structuré peut comprendre un diagnostic éducatif après inclusion, un suivi téléphonique individualisé, des temps d’engagement collectif, une traçabilité des actions et une logique de montée en compétences des patients
Dans un DCE, il est donc pertinent de demander des éléments très concrets : délai du premier contact après inclusion, modalités de suivi individuel, existence ou non de séquences collectives, continuité du service pendant les congés, encadrement médical du programme, qualification des intervenants, et mode de traçabilité mis à disposition des équipes. Un bon critère d’analyse consiste à vérifier si l’ATP est conçu pour améliorer l’adhésion sans déplacer inutilement la charge opérationnelle vers les soignants de l’établissement.
7. La solution facilite-t-elle réellement la coordination du parcours de soins (ville–hôpital) ?
Une solution de télésurveillance utile ne se limite pas à faire remonter des alertes : elle doit faciliter la circulation de l’information entre les professionnels qui interviennent dans le parcours. En insuffisance cardiaque, cette coordination concerne concrètement le cardiologue, le médecin traitant, les infirmiers libéraux, les IPA, les ISPIC, le gériatre, le laboratoire, et plus largement les professionnels qui suivent le patient au domicile ou en cabinet. Le vrai sujet, pour l’acheteur, est donc de savoir si la plateforme permet de faire travailler ensemble ces acteurs, et pas seulement de leur transmettre des données. Source (Légifrance – annexe IC).
À titre d’illustration, plusieurs briques de coordination sont particulièrement parlantes : le partage du dossier de suivi avec d’autres professionnels de santé, qui peuvent l’enrichir avec des constantes mesurées au domicile ou au cabinet ; la coordination des bilans biologiques, comprenant la génération d’une ordonnance, l’organisation du prélèvement puis le transfert des résultats ; le suivi vaccinal (grippe, Covid-19, pneumocoque) ; ainsi que le chargement sécurisé de documents tels que les ordonnances, prescriptions ou comptes rendus, intégrés au dossier du patient afin de centraliser l’information utile à la décision clinique. Ces fonctionnalités répondent à un besoin très concret : éviter les ruptures d’information entre la ville, l’hôpital, le laboratoire et l’équipe de télésurveillance. Cette coordination doit également s’inscrire dans le respect des règles de partage de l’information médicale, de gestion des droits d’accès et de traçabilité des actions.
Dans un appel d’offres, il est donc préférable d’exiger une démonstration du parcours complet plutôt qu’une simple liste de fonctionnalités. L’acheteur gagne à demander comment sont gérés les droits d’accès, comment sont tracés les ajouts de documents, comment se déroule la prescription biologique jusqu’au retour du résultat, et comment la plateforme soutient les échanges avec les professionnels extérieurs. C’est cette capacité à organiser un parcours de soins réel qui distingue un outil de suivi d’une véritable solution de coordination.
8. Le dispositif permet-il un pilotage clair, exploitable et compatible avec les exigences de suivi ?
Un programme de télésurveillance ne peut pas être piloté sérieusement sans visibilité sur la file active, le niveau de risque des patients et le traitement des alertes. Le droit commun impose déjà certaines exigences de suivi et de traçabilité ; au-delà de cette conformité minimale, l’acheteur doit vérifier si la solution fournit des outils réellement utilisables par les équipes pour comprendre l’activité, l’ajuster et la documenter. Référence (Légifrance – annexe IC).
À titre illustratif, le visuel transmis montre un pilotage construit autour de plusieurs niveaux d’information : une vue immédiate de la file active avec présence ou non d’alertes et niveau de gravité associé ; une hiérarchisation lisible des patients selon un code couleur simple — vert en l’absence d’alerte, orange pour un niveau intermédiaire, rouge pour un niveau élevé — ; la possibilité de paramétrer les modalités de communication des alertes ; un module de statistiques donnant une vue d’ensemble de l’activité ; et, en complément, un rapport d’activité périodique détaillant la file active, les inclusions, les arrêts de suivi, le volume d’alertes et leur résolution. Ce type d’outillage change concrètement la capacité d’une équipe à piloter son programme sans se contenter d’une lecture “au fil de l’eau”.
Dans le DCE, la bonne question n’est donc pas simplement : “y a-t-il un tableau de bord ?” mais : que permet réellement ce tableau de bord ? Il est utile de demander une démonstration des écrans de pilotage, un exemple de rapport d’activité, la liste des exports possibles et les indicateurs suivis en routine. Une solution pilotable est une solution qui permet à l’établissement de voir, expliquer et justifier son activité, et pas seulement de la faire exister.
9. Statut de remboursement : ligne générique ou inscription “en nom de marque” ?
Dans un appel d’offres télésurveillance insuffisance cardiaque, le statut de remboursement ne doit pas être regardé comme un simple sujet tarifaire. Il constitue aussi un signal sur le niveau d’évaluation du dispositif et sur la façon dont les autorités ont apprécié ses performances propres. Lorsqu’une solution relève de la ligne générique, elle s’inscrit dans un cadre commun. Lorsqu’elle bénéficie d’une inscription distincte en nom de marque, cela signifie que ses caractéristiques ont été examinées de façon individualisée. Encore faut-il comprendre sur quelle base.
Pour l’acheteur, le point clé n’est donc pas de savoir qu’une solution se présente comme “en nom de marque”, mais pourquoi elle l’est, sur quels critères, et avec quelles preuves. Lorsqu’une solution comme Satelia Cardio met en avant une reconnaissance spécifique, il est utile de demander la référence exacte au Journal officiel, le tarif associé, le périmètre couvert par l’inscription, et surtout les publications ou données en vie réelle qui ont soutenu cette reconnaissance. C’est ce qui permet de distinguer un argument commercial d’un élément réellement objectivable.
Autrement dit, le statut “ligne générique” versus “nom de marque” peut être un critère intéressant, mais il ne vaut que replacé dans son contexte réglementaire et scientifique. Dans le DCE, ce chapitre a surtout pour fonction d’éviter les comparaisons superficielles et d’obliger chaque candidat à documenter le fondement réel de son niveau de remboursement.
10. Le modèle économique est-il sécurisé à l’horizon de la réévaluation 2026 ?
La ligne générique actuelle fera l’objet d’une réévaluation au 1er juillet 2026. Cette réévaluation prendra en compte : données cliniques disponibles, données en vie réelle, impact organisationnel, efficience médico-économique.
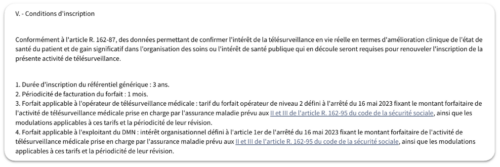
Extrait du Journal Officiel indiquant la durée d’inscription du référentiel générique.
En l’absence de preuves scientifiques publiées démontrant un bénéfice tangible, le risque est : (1) une révision du niveau de remboursement, (2) une fragilisation des solutions insuffisamment documentées. Ainsi, dans un appel d’offres, la soutenabilité économique est directement liée à la solidité scientifique du dispositif.
Erreurs fréquentes dans les appels d’offres
Dans un appel d’offres télésurveillance insuffisance cardiaque, certaines erreurs reviennent souvent et réduisent l’efficacité réelle du programme, même si la solution semble “bien présentée” :
- Absence de preuves cliniques publiées : choix fondé sur des promesses ou des retours non publiés, difficilement auditables.
- Algorithmes non validés : alertes trop nombreuses (fatigue des équipes) ou absence d’indicateurs (VPN, sensibilité, spécificité).
- Charge opérationnelle sous-estimée : tri manuel des alertes, coordination ville–hôpital, bilans biologiques, gestion documentaire.
- Modèle économique fragile : dépendance à un niveau de remboursement incertain, surtout à l’approche des échéances de réévaluation.
Check-list rapide (à utiliser en soutenance)
- Montrez une publication clinique + une étude vie réelle (ou expliquez pourquoi elle n’existe pas).
- Démontrez un parcours “alerte → décision → coordination → traçabilité”.
- Précisez qui traite quoi (rôles, horaires, SLA) et comment l’audit est possible.
- Donnez le statut exact remboursement (JO) et la stratégie de preuves jusqu’à la réévaluation.
Tableau de pondération (aide à la décision)
Exemple de pondération simple à utiliser dans un DCE pour comparer les offres :
| Critère | Poids |
|---|---|
| Preuves cliniques publiées | 30 % |
| Conformité réglementaire & remboursement | 25 % |
| Organisation & charge opérationnelle | 20 % |
| Algorithme & gestion des alertes | 15 % |
| Expérience utilisateur (patients & équipes) | 10 % |
Conclusion : structurer un appel d’offres télésurveillance insuffisance cardiaque sur des critères objectifs
Un appel d’offres en télésurveillance insuffisance cardiaque engage durablement un établissement. Il doit s’appuyer sur : preuves cliniques publiées, conformité réglementaire opérationnelle, validation algorithmique documentée, accessibilité aux patients âgés, intégration réelle dans le parcours, sécurisation économique à moyen terme.
Télécharger la grille d’évaluation pour votre appel d’offres télésurveillance insuffisance cardiaque
Nous mettons à disposition une grille d’analyse prête à intégrer dans votre DCE, incluant : exigences réglementaires, critères cliniques, critères organisationnels, points de vigilance liés à la réévaluation 2026.
👉 Télécharger la grille d’évaluation (PDF)
Grille DCE téléchargeable
Le contenu ci-dessous est conçu pour être copié/collé dans un DCE afin de comparer des fournisseurs de télésurveillance en insuffisance cardiaque. Pour chaque question, il est recommandé d’exiger une preuve documentée (certificat, publication, procédure, indicateur).
Demandez systématiquement :
- des preuves documentées (publications, études, données vie réelle)
- les certificats réglementaires (CE, ISO)
- une description détaillée de la gestion des alertes
1) Partenaire de télésurveillance
| Question à poser | Preuve attendue |
|---|---|
| La gouvernance est-elle majoritairement (>50 %) assurée par l’équipe chargée de la télésurveillance ou par des investisseurs externes ? | Organigramme, répartition capitalistique, responsabilités clés (direction, qualité, médical), politique de décision. |
| Quel est le niveau de santé financière de l’entreprise (pérennité, capacité à maintenir le service, continuité d’activité) ? | Indicateurs financiers synthétiques, éléments de pérennité (horizon de financement), politique de continuité d’activité. |
2) Plateforme de télésurveillance
| Question à poser | Preuve attendue |
|---|---|
| Des objets connectés sont-ils imposés à chaque patient indépendamment des besoins cliniques ? | Liste des dispositifs utilisés, critères d’éligibilité, justification clinique et modalités d’adaptation au profil patient. |
| Existe-t-il un algorithme validé scientifiquement ou est-ce une équipe paramédicale qui filtre les alertes ? | Description du workflow d’alerting (règles, seuils), validation (si algorithmique), traçabilité et auditabilité. |
| L’offre est-elle maîtrisée à 100 % en interne ou dépend-elle d’acteurs externes ? | Périmètre interne/externalisé, sous-traitants, SLA, réversibilité, gestion de configuration et mises à jour. |
| Combien de centres utilisent la solution aujourd’hui ? | Nombre et typologie des établissements, références et contacts possibles (si autorisé). |
| Combien de patients ont été suivis depuis le début ? Combien sont aujourd’hui en file active ? | Volumes cumulés, file active, définition des indicateurs, tendance. |
| La plateforme intègre-t-elle une prise en charge des patients en difficulté numérique ? | Process d’onboarding, supports (papier/téléphone), assistance, ressources dédiées, indicateurs de joignabilité. |
| La solution intègre-t-elle une télésurveillance des symptômes en complément du poids ? | Copie du questionnaire, fréquence, logique de scoring, justification clinique, adaptation selon profils. |
| Sur combien de niveaux de graduation s’effectuent les réponses ? | Échelles, seuils, correspondances avec actions, documentation clinique. |
| Le dispositif intègre-t-il des questionnaires de qualité de vie (PROMs) ? | PROM(s), périodicité, exploitation, preuve d’usage dans la prise en charge. |
| Quelle est la VPN de l’algorithme (si applicable) ? | Étude(s) de validation, métriques, population, protocole, limites. |
| Temps d’inclusion d’un patient ? | Check-list d’inclusion, temps moyen, charge par rôle, outils fournis. |
| Moyens pour accompagner l’accueil des patients ? | Kits, scripts, canaux, délais de réponse, indicateurs de satisfaction. |
| Moyens pour accompagner les équipes (formation) ? | Programme, durée, modalités, supports, attestations, recyclage. |
| Effectifs infirmiers (dimensionnement charge d’alertes) ? | Effectifs, amplitude horaire, organisation de la permanence. |
| Partage de dossier ville/hôpital (MG, IDEL, IPA) ? | Gestion des droits, traçabilité des accès, modalités d’invitation. |
| Coordination des bilans biologiques ? | Process, responsabilités, intégration, traçabilité, délais. |
| Suivi vaccinal ? | Description fonctionnelle, cas d’usage, champs disponibles, exploitation clinique. |
| Chargement sécurisé de documents ? | Sécurisation (journalisation), droits d’accès, durée de conservation. |
3) Preuves scientifiques
| Question à poser | Preuve attendue |
|---|---|
| L’entreprise dispose-t-elle d’un département Affaires Médicales actif et de publications ? | Organisation, stratégie publications, liste études, gouvernance scientifique. |
| La plateforme est-elle associée à une satisfaction patients ? | Étude publiée, méthode, résultats, limites. |
| La plateforme est-elle associée à une satisfaction professionnels ? | Étude publiée, méthode, résultats, contexte. |
| Qualité de vie (PROMs) améliorée ? | Références, endpoints, population, durée, résultats. |
| Réduction des hospitalisations ? | Références, définition, résultats, analyses. |
| Réduction de la mortalité ? | Références, population, résultats, limites. |
| Liste exhaustive des publications. | Bibliographie complète (liens/DOI). |
4) Cadre réglementaire et sécurisation du remboursement
| Question à poser | Preuve attendue |
|---|---|
| Inscription ligne générique ou nom de marque ? Référence JO. | Référence JO, périmètre, conditions, référentiel. |
| Niveau tarifaire ? | Justificatifs tarifaires, cohérence avec périmètre. |
| Preuves ayant soutenu l’inscription ? | Liste des preuves (publications, vie réelle), synthèse. |
| Stratégie vis-à-vis des échéances de réévaluation ? | Plan de continuité, jalons, analyse de risques. |
| Classe CE et intended purpose ? | Certificat CE valide, champ couvert, organisme notifié. |
| Revendication CE : technique ou performance clinique ? | Déclaration d’usage revendiqué, documentation clinique. |
| Certification ISO 13485 ? | Certificat ISO 13485 valide, périmètre, dates. |
Note : cette grille est fournie à titre informatif et doit être adaptée à votre contexte (périmètre, organisation, profils patients). En cas de doute, rapprochez-vous de vos équipes qualité, biomédicales, DSI et médicales.
Foire aux questions – Appel d’offres télésurveillance insuffisance cardiaque
Qu’est-ce qu’un appel d’offres télésurveillance insuffisance cardiaque ?
Un appel d’offres télésurveillance insuffisance cardiaque est un processus structuré permettant de sélectionner une solution conforme au droit commun, intégrant des preuves cliniques publiées et des garanties réglementaires.
Quels critères réglementaires doivent être vérifiés ?
Le dispositif doit respecter l’arrêté du 22 juin 2023, intégrer un questionnaire symptomatique structuré et assurer la traçabilité des alertes.
Pourquoi vérifier le marquage CE et la certification ISO 13485 ?
Le marquage CE doit préciser la revendication clinique associée. La certification ISO 13485 garantit un système qualité conforme aux exigences européennes des dispositifs médicaux.
Comment anticiper la réévaluation de la ligne générique en 2026 ?
Il est indispensable de choisir une solution disposant de preuves cliniques publiées afin de sécuriser le maintien du remboursement.
Comment comparer deux solutions de télésurveillance IC ?
Comparez sur des éléments objectivables : (1) preuves cliniques publiées, (2) conformité au droit commun (arrêté du 22 juin 2023), (3) revendication CE et système qualité (ISO 13485), (4) organisation opérationnelle (délais, traçabilité, charge), et (5) statut de remboursement (ligne générique vs nom de marque avec référence JO).
Quelles preuves cliniques exiger dans un appel d’offres ?
Exigez au minimum une publication scientifique indexée (ou une justification argumentée), des données en vie réelle, et des critères cliniquement significatifs (mortalité, hospitalisations, qualité de vie). Demandez aussi la population étudiée, les limites, et la transposabilité au périmètre du marché.
Quelle différence entre ligne générique et inscription en nom de marque ?
La ligne générique correspond à un cadre commun de prise en charge. Une inscription en nom de marque signifie qu’un dispositif a fait l’objet d’une évaluation individualisée. Dans un appel d’offres, cette distinction doit être analysée avec les références au Journal officiel, le niveau tarifaire correspondant et les preuves scientifiques ayant soutenu l’inscription.
Sources et références
- ESC Guidelines 2021 – European Heart Journal (McDonagh et al.)
- Étude TELESAT-HF – European Journal of Heart Failure (Girerd et al., 2024)
- Arrêté du 22 juin 2023 – télésurveillance (L.162-52, droit commun)
- Assurance Maladie – Mémo : détection et suivi de l’insuffisance cardiaque (EPOF)
- Règlement européen MDR 2017/745 – EUR-Lex
Pour aller plus loin
Auteur
Rédaction : équipe Satelia
Relecture scientifique : Affaires médicales
Dernière mise à jour : 6 mars 2026

